
Komplementäre Maßnahmen: Was kommt nach der Schiene?
Die Zahl der Schienenpatienten steigt – etwa 50% der Erwachsenen in meiner Ordination benötigen eine Schiene. Allerdings werden auch viele Patienten speziell für eine Schienentherapie zugewiesen.
Schienenarten
Dr. Eva Maria Höller
Bei der Erstberatung kann ich oft nicht genau abschätzen, wie der weitere Verlauf der Behandlung sein wird. Unser erstes Ziel ist, die Muskelverspannung soweit zu lockern, dass wir eine etwa zentrische Position des Kiefergelenks einstellen können (Scharnierbewegung, nicht forcierte Retrale). Nach durchschnittlich drei bis sechs Monaten (also etwa drei bis sechs Korrekturen der Schiene) ist der Biss auf der Schiene stabil und die Muskulatur soweit locker, dass wir allfällige Störfaktoren analysieren können.
Wenn sich die Bisslage deutlich von den Anfertigungsmodellen der Schiene unterscheidet, empfiehlt sich eine neuerliche Artikulatormontage und Analyse – dann entscheidet sich, ob ein Okklusionsfehler vorhanden ist und wie eine Korrektur erfolgen könnte.
Die therapeutische Schiene
Ist für den Akutfall gedacht und wird bei starken Schmerzen mit Öffnungshemmung verwendet. Hier muss in erster Linie der Gelenksspalt erweitert und eine Kompression entlastet werden. Diese Schienen dürfen dicker sein (etwa 2 mm mindestens) und sollen auch tagsüber getragen werden. Bei entsprechendem Leidensdruck akzeptieren die Patienten das auch.
Diese Schienen werden meist wöchentlich (relativ stark) korrigiert. Sie wirken bereits in den ersten Tagen stark entlastend. Sind die Akutbeschwerden abgeklungen, kann man sie nachts tragen lassen. Wenn nach etwa vier bis sechs Monaten keine starken Veränderungen mehr erfolgen, muss man entscheiden, ob man die Bisslage sinnvoll verändern kann oder auf eine neue, zartere Dauerschiene umsteigt.
Sonderfall: Farrarschiene zum Einfangen eines Discus artikularis: Der UK muss soweit vorgestellt werden, dass ein medial verlagerter Diskus wieder auf das Gelenksköpfchen rutscht. Die Schiene wird dann zuerst täglich (etwa 3x), dann wöchentlich (etwa 3x), dann monatlich weiter nach hinten eingestellt. Die Idee ist, dass der Diskus mit dem UK nach hinten rutscht. Diese Schiene ist aufwändig, aber recht erfolgreich.
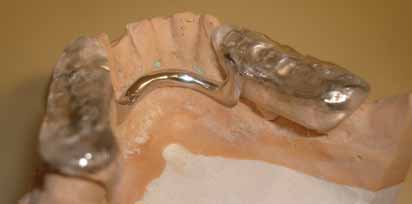
Modellgussbasis (nach dem Muster einer Gelbschiene). Für nachts hat die
Patientin eine Oberkieferschiene. In schweren Fällen kann man Supra-
kauflächen auch zementieren, dann können die Patienten damit essen.
Die diagnostische Schiene
Da ist bei der ersten Untersuchung ein Vorkontakt mit slide in centric zu erkennen oder ein merklicher Fehlbiss – beides muss aber nicht stimmen. In vielen Fällen stimmen meine Erstdiagnose und die Bissnahme, trotzdem rate ich dringend ab, ohne Schienenvortherapie einzuschleifen oder die Planung für eine Regulierung durchzuziehen. Durch Muskelspannung und Craniosacralblockaden sind Verschiebungen um 2–3 mm keine Seltenheit. Schleift man zu forsch den scheinbaren Störfaktor ein, werden Knirschen und Beschwerden schlimmer. Fängt man voller Elan eine Regulierung an, verliert man jeglichen Anhaltspunkt für die richtige Zentrik. Oft stellt sich der Patient muskulär auf die orthodontischen Kräfte ein, es kommt aber nach kurzer Zeit während der Haltetherapie zum Rezidiv.
Die Schiene dient dazu, aus einer klar definierten und mindestens 1–2x reproduzierbaren Ausgangsposition zu entscheiden, ob Einschleifen, technische Restaurierung oder eine Regulierung den Biss mit sinnvollem Aufwand optimieren können. Viele Patienten haben dann allerdings ihre Schiene bereits liebgewonnen und tragen sie lieber auch bei Stress-Situationen tagsüber, anstatt eine umfangreiche Sanierung anzustreben.
Die klassische Knirscherschiene
Diese Patienten leiden in erster Linie unter Stress. Es kommt vor, dass sie einen perfekten Regelbiss aufweisen, ihr Reaktionsmuster auf psychische Belastungen aber Zähneknirschen ist. Darum können wir auch nie versprechen, dass nach einer Regulierung Ruhe sein wird.
Natürlich unterstützen wir die Patienten auch mit Orthomolekularmedizin, Homöopathie, Akupunktur oder Osteopathie. Trotzdem gibt es Patienten, die sich in Probleme so sehr „verbeißen“, dass nur die Schiene hilft. Versuche mit autogenem Training vor etwa 30 Jahren haben gezeigt, dass beim Unterdrücken des Kiefelns andere Stressmechanismen aktiviert werden – einige haben Magengeschwüre entwickelt. Da ist es wohl besser, sich auf einer Schiene auszutoben.
Wenn ich bei der ersten Konsultation keinen Störfaktor erkennen kann, sage ich den Patienten, dass sie voraussichtlich immer eine Schiene brauchen werden, die alle paar Jahre neu gemacht werden muss.
In seltenen Fällen ändert sich der Lebensstil der Patienten gravierend und die Schiene erübrigt sich. Häufiger ist es aber so, dass sich Knirscher immer durchbeißen wollen, auch wenn Angehörige oder gar Außenstehende keinerlei objektiven Grund für Stress erkennen können.
Die Retentionsschiene
Sie soll den Status quo festhalten – nach einer Regulierung, die nicht ganz optimal gelungen ist, bei Fehlstellungen, die nur mit Chirurgie zu lösen sind und der Patient dies nicht möchte oder einfach wenn die Zähne wegen der nachlassenden Bindegewebsfestigkeit auswandern. Auch diese Schiene wird üblicherweise nachts getragen – tagsüber knirschen nur wenige über längere Zeit, es ist unangenehm und man kann eine Schonhaltung trainieren (leichte Öffnung und Protrusion) oder Kaugummi kauen.
Das Tragen der Schiene gibt den Patienten auch Sicherheit. Meist hatten sie ja das Gefühl, dass sich ständig etwas ändert. In diesem Fall würde aber die Schiene stark spannen oder gar nicht mehr passen. Patient und Behandler können außerdem anhand der Modelle kontrollieren, ob Abrasionen oder parodontale Rezessionen stabil bleiben.
Bei überwiesenen Patienten biete ich an, die Schiene bei Bedarf an Füllungen oder Einzelkronen anzupassen, wenn der Kollege das nicht tun möchte. Meine Standardschienen sind aus einem konventionellen Heißpolymerisat, das mit den üblichen Reparaturmaterialien kompatibel ist. Es ist daher möglich, für einen Einzelzahn auszuschleifen und die Schiene lokal zu unterfüttern. Bei Unverträglichkeiten müssen manchmal spezielle Kunststoffe verwendet werden, die nur im Labor umgearbeitet werden können, das läuft dann eher auf eine Neuanfertigung hinaus.
Therapie nur mit Chirurgie möglich.
Alle Schienen (außer der Farrarschiene) sollen nahe der zentrischen Bisslage gemacht werden, damit eine spätere Restaurierung oder Regulierung möglich ist. Sie sollten so dünn wie möglich sein: Viele meiner Schienen haben dann ein kleines Loch, wenn etwa ein Höcker einen Vorkontakt hat. Das erhöht zwar die Bruchgefahr, ist aber sehr angenehm für die Patienten. Im Artikulator sieht man gut, wie hoch die Schiene sein muss, um die okklusalen Störfaktoren auch bei Seitschubbewegungen ausschalten zu können.
Gibt es bereits starke Abrasionen und wir erkennen, dass der Biss abgesunken ist, ist es natürlich sinnvoll, die Schiene dicker zu machen (bis etwa 3mm) – dies wird dann auch gut vertragen.
MR Dr. EVA-MARIA HÖLLER
Zahnärztin und Kieferorthopädin in Wien
Schwerpunkt: Komplementärverfahren
Gerichtlich beeidete Sachverständige
mit Zusatzbezeichnungen
Kieferorthopädie und
Komplementärverfahren
ordi.hoeller@aon.at
Fallbeispiele
Dr. Eva Meierhöfer
Neben den typischen Beschwerden im stomatognathen System ist bei vielen meiner Patienten ein Problem in der Gesamtstatik des Körpers der Grund dafür, wieso sie sich überhaupt in eine Schienenbehandlung begeben. Mit der optimalen Schiene müssen deshalb alle in der Diagnose gefundenen Befunde aufgehoben sein. Da durch die interdisziplinäre Behandlung während der Schienenbehandlung immer weitere Verbesserungen erzielt werden können, muss auch die Schiene im Behandlungsverlauf immer an die neuen Bedingungen angepasst werden. Auch deshalb kann zu Beginn der Schienenbehandlung oft noch gar nicht abgeschätzt werden, wie die weitere Versorgung des Patienten aussehen wird. Die Schiene wird solange getragen und angepasst, bis alle Behandler wie der Physiotherapeut, der Orthopäde und der Zahnarzt gemeinsam eine für das Gesamtsystem vom Kiefergelenk bis zum Fuß optimale Position erarbeitet haben.
Der Umfang der zahnärztlichen Therapie, die am Ende der Schienenbehandlung erfolgt, ist von Fall zu Fall sehr unterschiedlich. Bevor mit der Schienenbehandlung begonnen wird sollten natürlich alle möglichen Herdgeschehen, ausgehend vor allem von devitalen oder pulpitischen Zähnen, retinierten und verlagerten Zähnen und auch Leerkieferstrecken, also Restostitisstellen ausgeschlossen oder gegebenenfalls behandelt werden, um zu verhindern, dass lymphatische Probleme und Ausgleichsbewegungen unsere Arbeit stören oder schlimmstenfalls sogar in unsere anschließende Versorgung nach der Schiene als Fehler miteingebaut werden. Auch die Materialfrage ist vor einer Schienenbehandlung individuell zu klären und auch bei der anschließenden Versorgung mit dem Zahnarzt abzusprechen. Hier hat sich in meiner Praxis die Applied Kinesiologie/funktionelle Myodiagnostik als schnelle und einfache Methode bewährt. Wie DDr. Margit Riedl-Hohenberger und Prof. Christian Kraler in ihrer Studie „Verträglichkeit von Zahnwerkstoffen in der personalisierten Medizin – zwei Diagnosemethoden im Vergleich, eine explorative Praxisstudie: Applied Kinesiology (AK)- und Immundiagnostik im Labor“ zeigen konnte, kann da mit einer labormedizinischen Untersuchung annährend gleichwertige Sicherheit erzielt werden.
Die einfachste Variante der Schienentherapie ist, dass die Schiene im Behandlungsverlauf immer dünner geschliffen werden kann, bis wirklich nur einzelne Störkontakte übrig bleiben, die dann am Patienten, nach einem vorher erstellten Schleifprotokoll behoben werden können. Diese Patienten benötigen hiernach in der Folge meist keine Schiene mehr oder setzen die Schiene oft in Kombination mit manualtherapeutischer Behandlung und z.B. die Übungen nach Roccabado nur noch als Stressbreaker in akuten Belastungsphasen ein.
Eine zweite Möglichkeit ist, dass nur kleine Stellen verändert werden müssen, die durch Aufbauten in Säure-Ätztechnik erfolgen können.
Patientenfall 1:
Ein 19 jähriger Leistungssportler wurde uns vom Orthopäden überwiesen, bei dem er wegen Knieschmerzen vorstellig geworden war. Der Patient war 2003 – 2006 kieferorthopädisch behandelt worden. Es zeigten sich zirkulär habituelle Kontakte und Balancekontakte bei LL/RL- Schub, zudem in der manuellen Untersuchung Myopathie, Schädelfehler und ein Beckenfehlstand. Mittels Schiene und Begleitbehandlung konnte der Patient in einen beschwerdefreien, orthopädisch stabilen Zustand überführt werden. Anhand dieses Schienenbisses wurde vom Zahntechniker ein Wax-Up angefertigt und vom Zahnarzt im Mund in Säure-Ätz-Technik übertragen. Der Patient ist seitdem beschwerdefrei. In Extremfällen, in denen der optimale Biss sich massiv von der Ursprungslage unterscheidet und eine völlig neue Okklusionseinstellung, also eine invasive und kostenintensive Behandlung notwendig ist, ist um so genauer und sorgfältiger an die Umsetzung heranzugehen.
Neben orthopädischen und funktionellen Untersuchungen und Prüfung der neuen Situation mit bioenergetischen Testverfahren wie der Applied Kinesiologie/funktionellen Myodiagnostik ist es dann von Vorteil objektive Untersuchungstechnik mit heranziehen um den Einfluss des Bisses auf den ganzen Körper zu überprüfen. Es empfiehlt sich der Einsatz von Laseraufnahmen des Rückens wie z.B. Didi Dorso um zu zeigen, dass durch die neue angestrebte Bisssituation nachvollziehbar die gesamte Statik verbessert. Ist dies der Fall wird festgelegt ob kieferorthopädisch oder prothetisch an den Fall herangegangen wird.
Entscheidet sich der Patient für die prothetische Variante kann die Schienenbisslage in TableTops, im Sinne eines Langzeitprovisoriums, vom Techniker übertragen werden. So kann der Patient ohne große Invasivität und Kosten über einen Zeitraum von mindestens drei bis sechs Monaten den neuen Biss auch in allen funktionellen Bewegungen ausprobieren, was mit der Schiene nur bedingt möglich ist. An diesen TableTops können dann noch notwendige Korrekturen vorgenommen werden. Sind der Patient und die Behandler mit der Situation rundum zufrieden, wird die Situation mit TableTops abgeformt und kann mittels arbiträr einartikulierten Modellen vom Techniker eingescannt werden und so die optierten Oberflächen eins zu eins später in Keramik als definitive Versorgung gefräst werden. In diesem Arbeitsschritt können dann auch notwendige Neuanfertigungen von Kronen und Brücken erfolgen. Patienten bei denen solch umfangreiche Versorgungen in der Praxis notwendig werden sind nur ca. 10-15% der Schienenpatienten.
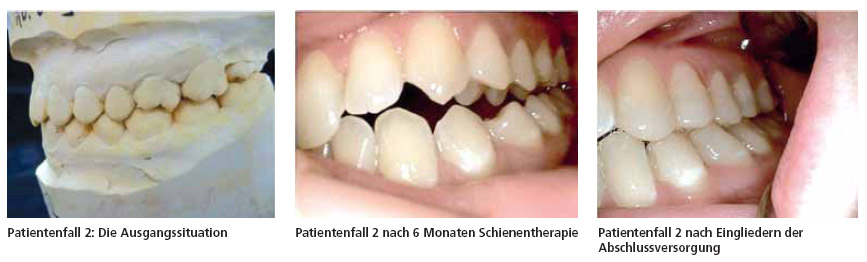
Patientenfall 2:
Eine 25jährige Studentin stellt sich nur auf Bitten ihrer Mutter in unserer Praxis vor. Diese ist besorgt wegen eines zunehmend lauter werdenden Kiefergelenksknackens. Die Patientin hat eine KFO-Behandlung über fünf Jahre hinter sich, die eine zumindest optisch zahnärztlich regelrechte Verzahnung eingestellt hatte. Während dieser Behandlung sind neben dem Kiefergelenksknacken auch Schmerzen am Kiefergelenk entstanden.
Anamnese: Myoarthropathie, HWS/ LWS-Beschwerden. Sie hat sich in Psychotherapie begeben und erhält eine Kombinationsbehandlung dreier Psychopharmaka. Die Schiene wurde nach orthopädischen Kriterien eingestellt und, da sich die neue Bisslage sehr stark von der Ursprungslage unterschied, auch mittels Kiefergelenks-MRT bildgebend überprüft.
Nach einem halben Jahr Schienenbehandlung war die Patientin beschwerdefrei, orthopädisch stabil und auch die Psychopharmaka konnten durch den Psychotherapeuten stark reduziert werden. Der Biss war beidseitig offen.
Die Patientin wurde von einem erfahrenen Prothetiker mit TableTops versorgt, da sie zu keiner weiteren kieferorthopädischen Behandlung mehr bereit war. Die durch die Langzeitaufbauten eingestellte Bisslage wurde mittels Digi Dorso überprüft.
In den nächsten 12 Monaten trug die Patientin ihr Langzeitprovisorium, sie konnte alle Psychopharmaka absetzen und ihre Psychotherapie wurde beendet. Nach erreichter Stabilität wurde die Patientin mit keramischen TableTops dauerhaft versorgt und ist bis heute vollständig schmerzfrei und ohne Gelenkgeräusche.
Dr. EVA MEIERHÖFER
FA für Oralchirurgie
Klagenfurt
praxis@meierhoefer.at