
Studie: Parodontose - erschreckende Ergebnisse

ische Zahlen fehlen allerdings
Parodontitis ist eine Volkskrankheit. Deutsche Zahlen sprechen von bis zu 70% Erkrankten in der Bevölkerungsgruppe der 35-44 Jährigen (Deutsche Mundgesundheitsstudie IV, 2006). Aber wie viele Menschen in Österreich wirklich betroffen sind, ist aufgrund fehlender Daten nicht klar.
Die letzte Untersuchung des ÖBIG (Österr. Bundesinstitut für Gesundheit) fand als Telefoninterview an ca. 600 Probanden statt und ergab für diese Altersgruppe nur 31% subjektiv parodontal Erkrankte. Eine kürzlich an der Bernhard Gottlieb Universitätszahnklinik in Wien durchgeführte Studie zeigte ein erschreckendes Bild: über 5000 PatientinInnen, die die Ambulanz aus verschiedenen Gründen aufgesucht hatten, wurden mittels der parodontalen Grunduntersuchung (PGU) auf das Vorliegen einer Parodontitis untersucht. Die erhobenen Befunde wurden mit der subjektiven Wahrnehmung verglichen. Insgesamt zeigte sich, dass 58% aller jüngeren Erwachsenen eine parodontale Erkrankung (PGU von ≥3 = Sondierungstiefen von mehr als 3,5mm) aufwiesen. Selbst wahrgenommen hatten auch hier nur 31% ein Problem gegenüber 69%, denen nichts aufgefallen war!
Dies zeigt deutlich, dass angesichts des langsamen und meist schmerzlosen Verlaufs der chronischen Parodontitis nicht gewartet werden darf, bis PatientInnen selbst mit der Diagnose „Parodontose" kommen: eine wenig aufwändige Screeninguntersuchung, die PGU, identifiziert Risikopatienten mit akzeptabler Sensitivität und Spezifität.
Abhängig vom Ausmaß und Schweregrad des Befundes wird entschieden, ob die Behandlung in der eigenen Praxis vorgenommen werden kann oder in schweren Fällen eine Überweisung an eine spezialisierte Anlaufstelle vorzuziehen ist. Jedenfalls erfolgt eine Aufklärung der Patienten über Parodontitis, Verlauf und möglichen Zahnverlust bei Unterlassung der Therapie. Diese wird dokumentiert. Gegebenenfalls kommen weitere diagnostische Maßnahmen zum Einsatz: Einzelbildröntgen, Abklärung hinsichtlich Grunderkrankungen (Diabetes, Stress, Krankheiten des rheumatischen Formenkreises, Osteoporose), Rauchverhalten, Mundhygieneparameter etc.
Ursache von Parodontitis sind immer im Biofilm organisierte Bakterien, deren Vielfalt und mögliche Zusammenwirkung mit Viren und Pilzen noch gar nicht zur Gänze erforscht sind. Ausschlaggebend für den Ausbruch und das Fortschreiten der Erkrankung sind jedoch die individuelle Abwehrreaktion des Wirtes, (epi-)genetische Einflüsse sowie veränderbare und nicht-veränderbare Risikofaktoren. In den allermeisten Fällen liegt eine lokalisierte oder generalisierte chronische Parodontitis, eventuell erschwert durch endodontische Probleme oder Füllungsüberstände vor: nach Dokumentation der Ausgangssituation in einem geeigneten Formular (zB über www.oegp.at) erfolgt die systematische Entfernung des bakteriellen Biofilms aus allen Zahntaschen, von allen Wurzeloberflächen, das Anfinieren von Füllungen und die exakte Durchführung allfälliger endodontischer Behandlung Dies zeigt in den allermeisten Fällen eine deutliche Besserung. Bei Vorliegen sehr vieler sehr tiefer Taschen und weiterer Risikofaktoren wie Diabetes und schwerem Nikotinabusus sind (vorzugsweise nach Keimanalyse mittels PCR) systemische Antibiotika angezeigt. Die mechanische Zerreißung des Biofilms kann gleichwertig mit Handinstrumenten, Schall- oder Ultraschall durchgeführt werden. Besonderer Wert wird auf die Etablierung einer perfekten häuslichen Mundhygiene (Patientenschulung!) sowie Raucherentwöhnung gelegt.
Das subgingivale Debridement/die Depuration ist nicht mit „professioneller Zahnreinigung, PZR, Prophylaxe" zu verwechseln: subgingivales therapeutisches Arbeiten setzt genaue Kenntnisse der Zahnwurzelanatomie voraus und erfolgt bei hohen Sondierungstiefen in Lokalanästhesie.
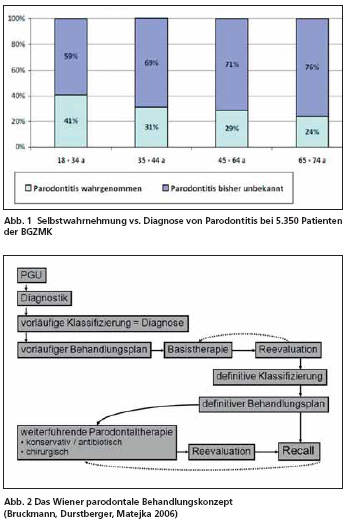
Abb2. Das Wiener parodontale Behandlungskonzept
(Zum Vergrößern bitte anklicken)
Etwas 3 Monate nach der subgingivalen Therapie kann - bei guter Plaquekontrolle des Patienten - eine Reevalution durchgeführt werden. Nun wird bei sachgerechtem Vorgehen bereits eine deutliche Schrumpfung der Zahnfleischtaschen (Faustregel für einwurzelige Zähne: (Ausgangssondierungstiefe/2) + 1 = Ergebnis nach Therapie) festgestellt, Bluten auf Sondierung sollte weniger als 20% betragen, mobile Zähne fester geworden sein und kein Pusaustritt mehr bestehen. Mehrwurzelige Zähne stellen aufgrund ihrer Anatomie oft Hindernisse dar, die in einem zweiten Therapieschritt je nach vorliegendem Knochendefekt ev. chirurgisch (resektiv oder regenerativ) behandelt werden müssten. Manchmal genügen auch ein sog. „open-flap-debridement", bei dem die Wurzeloberfläche unter Sicht behandelt wird oder lokale Antibiotika.
Um stabile Verhältnisse zu halten, ist die Einbindung der PatientInnen in ein Langzeitbetreuungsprogramm (Recall), abgestimmt auf das individuelle Risiko, unerlässlich. Gute Einstellung einer vorhandenen Zuckerkrankheit, Vitamin C-, D- und kalziumreiche Ernährung und Raucherentwöhnung sind Teil eines umfassenden parodontalen Behandlungskonzeptes. Anstiseptische Mundspüllösungen können persönliche Putzdefizite ausgleichen helfen, ersetzen aber nie die mechanische Reinigung. Das einzige Mittel, das kurzfristig statt mechanischer Plaquekontrolle (postoperativ, Full-Mouth-Disinfection) eingesetzt wird, ist hochdosiertes Chlorhexidin, mit den entsprechenden Nebenwirkungen (Verfärbung, Geschmacksirritationen).
Das Ziel der parodontalen Therapie ist der funktionelle Langzeiterhalt der eigenen Bezahnung. Auch Zähne mit reduziertem gesundem Parodont können - gute Nachsorge vorausgesetzt - über Jahrzehnte im Mund verbleiben.
Die Diagnose von Parodontitis und die Therapie moderater Erkrankungen sollten in der niedergelassenen Praxis jedenfalls möglich sein: Voraussetzung sind die PGU, Wissen um Entstehung und Verlauf, perfekte Durchführung der Depuration und ein entsprechendes Praxiskonzept, das die verschiedenen Stationen der Therapie und des Recalls beachtet, entsprechend durchführt und dokumentiert.
Im Rahmen der paroknowledge© (früher: Jahrestagung der ÖGP) wird von 30.5.-1.6.2013 „das Berner Konzept der synoptischen Parodontalbehandlung" vorgestellt: Prof. Sculean ist erstmals mit seinem gesamten Team in Österreich. Dieses Konzept - seit 30 Jahren etabliert und stetig weiterentwickelt - gibt eine evidenzbasierte Übersicht und einen Leitfaden für erfolgreichen und vorhersagbaren Therapieablauf. Neue Forschungsergebnisse aus Diagnostik, Risikobeurteilung und Verhaltenstherapie werden präsentiert, innovative und praxisrelevante chirurgische Techniken und neue Materialien dargestellt. Alle Phasen der synoptischen Parodontalbehandlung bis zur regenerativen und plastisch-ästhetischen Parodontalchirurgie werden in klinischen Fallpräsentationen erläutert. Systemische und lokale Antibiotika/Antiseptika sowie verschiedene innovativen Technologien (Laser und Pulverstrahl) werden kritisch analysiert und Schlussfolgerungen für die Praxis gezogen. Die Bedeutung der Langzeitbetreuung, der Ermittlung des individuellen Risikos und die Bestimmung des Recall-Intervalls werden dargelegt. Der Osseointegration, dem Einsatz von Implantaten im parodontal geschädigten Gebiss und den Risiken wird breiter Raum gegeben. Die Behandlungsmöglichkeiten von Periimplantitis sowie ein Überblick über kieferorthopädische Therapie im parodontal kompromittierten Gebiss runden den Berner Überblick über das Therapiespektrum ab.
* supervised neglect (Mosby‘s Dental Dictionary, 2nd edition. © 2008): a case in which a patient is regularly examined and shows signs of a disease/medical problems but is not informed of its presence/progress.
Dr. Corinna Bruckmann, MSc
Vizepräsidentin der ÖGP
Interimistische Leiterin Hochschullehrgang Parodontologie der MUW
|
www.paroknowledge.at Die Anmeldung ist ab sofort möglich. Wissenschaftlich Leitung: Dr. Corinna Bruckmann; MSc Tagungsleitung: Dr. Andreas Fuchs-Martschitz |

|