Fallbericht: Parodontitis bei Sichelzellanämie
Parodontitis kommt in ihrer schweren bis mittelschweren Form schätzungsweise bei rund einer Million Österreicher vor. Die alten Begriffe der „aggressiven“ und „chronischen“ Parodontitis sind einer neuen Klassifikation gewichen, die mittlerweile aber auch schon seit mehreren Jahren Gültigkeit hat. Aufbauend auf dieser Klassifikation gibt es Leitlinien, die der Behandlung eine gewisse Systematik verleihen und ein vorhersehbares Outcome erwarten lassen. Lässt sich das Behandlungsschema auch auf Patienten anwenden, die mehr als eine Parodontitis mitbringen? Folgender Fallbericht einer 17-jährigen Patientin mit Sichelzellanämie soll Antwort darauf geben.
Lockere Zähne, Pusaustritt, Spontanblutung – so klinisch evident erscheint Parodontitis nicht bei jedem Patienten, den die Parodontitis in jüngeren Jahren ereilt. Parodontitis ist jedenfalls keine Blickdiagnose, sofern es sich nicht um ein weit fortgeschrittenes Stadium handelt. Die parodontale Grunduntersuchung gibt sofort Aufschluss, wie es um das Parodontium bestellt ist und sollte keine exotische Untersuchung mehr, sondern fixer Bestandteil bei der Erstuntersuchung sowie bei Grad 0–2, bei der (halb)jährlichen Kontrolle sein. Dies kann v.a. junge Patienten vor erheblichem Knochenverlust bewahren, der unweigerlich zu ästhetischen und funktionellen Problemen führen wird. Jahrelange und intensive Mundhygienesitzungen sind sinnlos, bereits bestehende Zahnfleischtaschen loszuwerden – das Szenario „Mundhygiene bis zum Ausfallen“ ist leider oft gelebte Praxis. Dabei ist der Attachmentverlust eigentlich einfach und auch günstig zu stoppen. Auch wenn die Prävalenz parodontaler Erkrankungen in jüngeren Jahren nicht sehr hoch ist, so ist der Verlauf bei jüngeren Patienten doch umso dramatischer, da die Progredienz meist rascher voranschreitet.
Schmerzen – Blutung – Pus
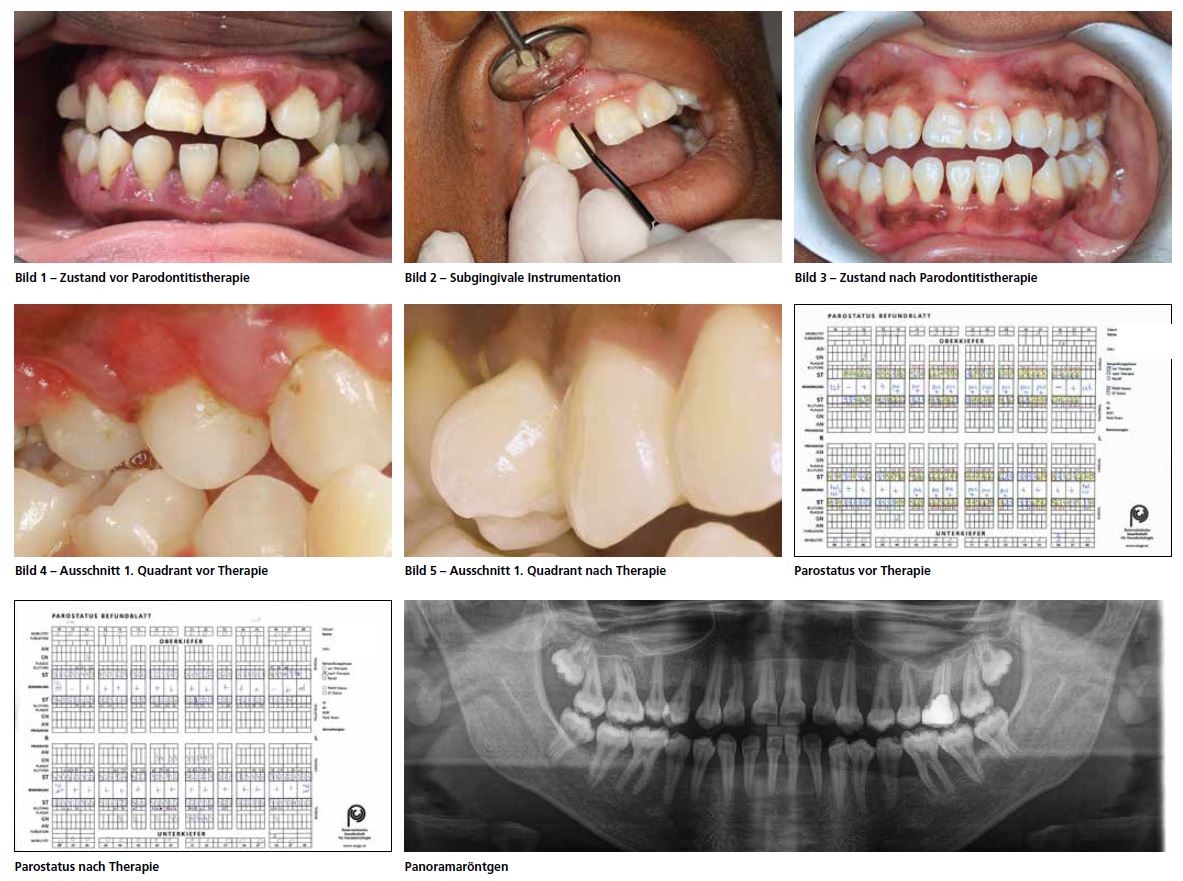
In der Regel – mit Ausnahme nekrotisierender Formen der Parodontitis – verursacht parodontaler Abbau keine Schmerzen, weshalb viele Patienten von sich aus den akuten Behandlungsbedarf selbst nicht wahrnehmen. Im Fall der vorliegenden Patientin führte jedoch die weit fortgeschrittene Entzündung tatsächlich schon zu lebensqualitätseinschränkenden Zuständen. Sie berichtete über Spontanblutung, Schmerzen und lockeren Zähnen. Risikofaktoren Die Patientin hat mit 17 Jahren auf dem Röntgenbild bereits einen Attachmentverlust von bis zu 90 %, was auf eine rasche Progression hinweist. Ein (epi)genetischer Hintergrund dürfte einer der Risikofaktoren sein, der die überschießende Entzündungsreaktion triggert. Die Jugendliche hat keinen Vater mehr, die Mutter erliegt kurze Zeit nach dem Erstbesuch einer überraschenden Tumorerkrankung. Diese psychische Komponente dürfte auch einen Teil dazu beitragen, wenn man ihn als Risikoindikator für Parodontitis in Betracht zieht. Die Patientin raucht nicht, weist aber eine äußert mangelhafte Mundhygiene auf. Allgemeinmedizinisch gibt sie eine Sichelzellanämie an, weshalb sie niederschwellig Penicillin als Langzeittherapie erhält. Sie nimmt zudem „Folio“ und „Litalir“, wenn sie Schmerzkrisen hat. Sichelzellanämie Nach Kulozik, 2020, versteht man unter Sichelzellkrankheit („sickle cell disease“) eine Zusammenfassung von Erkrankungen, welche pathophysiologisch durch das Hämoglobin S (HbS) verursacht werden. Dabei liegt per definitionem der HbS-Anteil am Gesamthämoglobin über 50 %. Der genetische Hintergrund liegt in einer Aminosäuresubstitution an Position 6 der ß-Globin-Kette, bei welcher Glutaminsäure durch Valin ersetzt ist. Eine hydrophile Aminosäure wird an einer nach außen gerichteten Stelle dabei durch eine hydrophobe Aminosäure ersetzt, was letztlich die veränderte molekulare Organisation des HbS und die verminderte Wasserlöslichkeit
erklären würde. Die Therapie richtet sich nach unterschiedlichen Akutsituationen. Dazu gehören akute symptomatische Anämie, Fieber, Schmerzen, Organ-sowie kardiopulmonale Komplikationen, hepatobiliäre Komplikationen, Nieren- und Harnwegskomplikationen sowie Priapismus und Ulcus cruris. Langfristig ausgelegte Therapiekonzepte beruhen auf der Behandlung mit Hydroxycarbamid, Transfusionen oder auch auf der Stammzelltransplantation.
Therapie der Parodontitis
Schritt 1
Zunächst liegt der Fokus in der Patientenmotivation, um eine verbesserte häusliche Mundhygiene zu erreichen. Die Allgemeinerkrankung „Sichelzellanämie“ wurde bisher nicht in Zusammenhang mit Parodontitis beschrieben. Laut Passos et al. 2012 führt eine Sichelzellanämie nicht zu einer erhöhten Prädisposition für einen erhöhten DMFT oder Parodontitis, es wurde jedoch auch in einer Studie gezeigt, dass ein schlechterer dentaler und parodontaler Status dieser Patienten mit erhöhten Serumferritinwerten in Zusammenhang stand. Hinsichtlich mundgesundheitsbezogener Lebensqualität konnte bei Kindern kein Unterschied zu einer gesunden Kontrollgruppe gezeigt werden. Bei vorliegender Patientin erfolgte ein Anfärben der Zähne, Bestimmung des Approximalraum-Plaque-Index und des Papillenblutungsindex sowie eine Instruktion mit breiten Zwischenraumbürstchen. Die Patientin putzte mit einer Handzahnbürste, der Umstieg auf eine elektrische Zahnbürste wurde gleich zu Beginn der Therapie empfohlen.
Schritt 2
Die Diagnose, welche nun anhand der Befunde erstellt werden konnte, lautete: Parodontitis, generalisiert, Stadium 3, Grad C, derzeit instabil. Es erfolgte ein subgingivales Debridement mit Schall- und Handinstrumenten in zwei Sitzungen unter Lokalanästhesie. Nach Rücksprache mit der behandelnden Kinderärztin wurde am Tag der letzten Basistherapie mit der Einnahme von Metronidazol in einer Dosierung von 500 mg, 3 x täglich für eine Woche, begonnen und auf die klassische Kombination („Winkelhoff-Cocktail“) mit Penicillin verzichtet, da die Patientin dies bereits täglich aufgrund der Sichelzellanämie einnahm.
Schwieriger Verlauf
Die weitere Kontrolle der Patientin gestaltete sich schwierig, da sie den Schicksalsschlag in der Familie verkraften musste und erst Monate später wieder zu einer Kontrolle vorstellig wurde. Dabei zeigte sich wieder eine Verschlechterung der Plaquekontrolle, woraufhin erneut auf Motivation und das Erreichen einer verbesserten häuslichen Mundhygiene Wert gelegt wurde. Wieder erst einige Monate später konnte die Reevaluation stattfinden, da die Patientin sich im Ausland aufgehalten hatte. Diese ergab eine deutliche Verbesserung der Situation ohne erhöhte Sondierungstiefen, mit deutlich reduziertem BoP sowie keinem Pusaustritt mehr (siehe Parostatus vor und nach Therapie). So konnte die Patientin in Schritt 4 nach S3-Leitlinie zur Behandlung von Parodontitis aufgenommen werden, welcher eine regelmäßige UPT vorsieht. Eine Zusammenfassung klinischer Diagnostik und Therapie nach den aktuellen S3-Leitlinien bietet beispielsweise das Skriptum „Praktisches Skriptum der Parodontologie“, https://www.shop-sfu.at/p/praktischesskriptum-der-parodontologie/. Univ.-Prof. Dr. Hady Haririan, PhD, MSc
Literatur:
https://www.awmf.org/uploads/tx_szleitlinien/025-016l_S2k_Sichelzellkrankheit_2020-12.pdf
• Passos CP, Santos PR, Aguiar MC, Cangussu MC, Toralles MB, da Silva MC, Nascimento RJ, Campos MI. Sickle cell disease does not predispose to caries or periodontal disease. Spec Care Dentist. 2012 Mar; 32 (2): 55-60. doi: 10.1111/j.1754-4505.2012.00235.x. PMID: 22416987
• Davidopoulou S, Pikilidou M, Yavropoulou MP, Kalogirou TE, Zebekakis P, Kalfas S. Aggravated Dental and Periodontal Status in Patients with Sickle Cell Disease and Its Association with Serum Ferritin. J Contemp Dent Pract. 2021 Sep 1; 22 (9): 991-997. PMID: 35000941
• Fernandes ML, Kawachi I, Corrêa-Faria P, Pattusi MP, Paiva SM, Pordeus IA. Caries prevalence and impact on oral healthrelated quality of life in children with sickle cell disease: cross-sectional study. BMC Oral Health. 2015 Jun 18; 15: 68. doi: 10.1186/s12903-015-0052-4. PMID:
26085066; PMCID: PMC4472155
Kontakt:
Univ.-Prof. Dr. Hady Haririan, PhD, MSc Leiter Parodontologie, Zahnklinik Sigmund Freud PrivatUniversität, Fakultät für Medizin,
Freudplatz 3/2, 1020 Wien
hady.haririan@med.sfu.ac.at