|
Neben den plaqueassoziierten und medikamentös induzierten Gingivahyperplasien werden Wucherungen des Zahnfleisches auch durch eine Reihe systemischer oder genetischer Faktoren bedingt. Ähnlich wie bei vielen Läsionen der oralen Gewebe gibt es auch hier häufig eine Verstärkung der primären Auslöser mit Triggerfaktoren wie zusätzlichen mikrobiell bedingten Entzündungen. Derartige Überlagerungen können eine sichere Abklärung der eigentlichen Ursache erschweren.
Genetisch verursachte und idiopathische Gingivahyperplasien
Die hereditäre (genetische) Gingivahyperplasie ist relativ selten und kann sowohl als isolierte Läsion als auch im Rahmen von Syndromen als Teilsymptom komplexer Krankheitsbilder auftreten. Sie manifestiert sich meist bereits im Kindes- oder Jugendalter. Typischerweise präsentiert sich die Zahnfleischvergrößerung hier nicht ödematös-entzündlich, sondern primär derb fibromatös. Durch gesteigerte Fibroblastenproliferation bei gleichzeitig deutlich verminderter Zellapoptose und damit verlängerter Überlebensdauer dieser Zellpopulation steigt die Kollagenproduktion signifikant an. Oft findet man Assoziationen zu weiteren Symptomen wie Hypertrichiosis oder mentale Retardierung. Mit Gingivahyperplasie einhergehende Syndrome sind beispielsweise das Melkerson-Rosenthal-Syndrom, Ehlers Danlos, Sturge-Weber, die Mucopolysaccharidosen und Neurofibromatose Typ 1. Schwere Erkrankungsformen finden sich auch bei der autosomal-rezessiv vererbten systemisch-hyalinen Fibromatose. Generalisierte Bindegewebswucherungen bedingen neben oralen Symptomen auch Kontrakturen an den Extremitäten und multiple subkutane Tumoren. Da sich bei derartigen Krankheitsbildern viele Symptomenkomplexe überschneiden, sollten die betroffenen Patienten ausschließlich interdisziplinär in entsprechenden medizinischen Zentren behandelt werden.
Die idiopathische Gingivahyperplasie ist vermutlich kein einheitliches Krankheitsbild und wird über eine reine Ausschlussdiagnose definiert. Im Gegensatz zu allen vorab beschriebenen Hyperplasien liegen hier nachweislich weder entzündliche noch medikamentöse, iatrogene oder systemische Ursachen vor. Eine dahingehende, sehr sorgfältige Abklärung durch den behandelnden Zahnarzt in Zusammenarbeit mit Allgemeinmedizinern ist selbstverständlich Voraussetzung. Bei der idiopathischen Form sind die Patienten Kinder und Jugendliche. Die Hyperplasie entwickelt sich oft schon vor dem Durchbruch der Milchzähne und führt so zu Problemen bei der Dentition und nachfolgend zu Zahnfehlstellungen. Die Zähne werden weitgehend von Weichgewebe umhüllt. Im histologischen Befund zeigen sich dicht gelagerte Kollagenbündel, eine überschießende Fibroblastenproliferation mit – im Gegensatz zu anderen gingivalen Fibromatosen – verringerter bis fast fehlender Gefäßeinsprossung. Die Therapie der Wahl ist hier eine Gingivektomie.
Systemisch bedingte Gingivahyerplasien
Eine Reihe systemischer Erkrankungen wie maligne hämatologische Krankheiten, Morbus Crohn, aber auch Vitamin-C-Mangel können zu Hyperplasien führen. Besonders die akute myeloische Leukämie (bis zu 70%) und die Monozytenleukämie (30%) gehen durch die Einwanderung unreifer Blasten in das gingivale Gewebe mit ausgeprägten Hyperplasien einher. Diese sind Zeichen des extramedullären Krankheitsbefalls. Solche Läsionen sind neben Schleimhautulzera und Petechien Frühsymptome einer Leukämie und sollten daher immer differenzialdiagnostisch abgeklärt werden. Bei chronischen Leukämieformen sind orale Manifestationen seltener. Durch die bei hämatologischen Erkrankungen stark eingeschränkte Immunabwehr werden die Pseudotaschen durch Hefen wie Candida und oft atypische oder multiresistente pathogene Keime besiedelt, welche bei Einschwemmung in die Blutbahn zu systemischen Infektionen bis hin zu schwerer Sepsis führen können.
Beim Morbus Crohn können neben unspezifischen Zahnfleischentzündungen und aphthöser Stomatitis durch mangelnde Vitamin-B12-Resorption auch Gingivaschwellungen auftreten. Ähnlich wie im Darm findet man Pflastersteinrelief und pseudopolypoide Veränderungen begleitet von fissuralen Ulzera. Beweisend ist der histologische Nachweis von epitheloidzelligen Granulomen aus den hyperplastischen Zahnfleischbezirken. Die Grunderkrankung stört die lokale Immunabwehr und die Integrität der oralen Mukosa. Zudem werden immunsuppressive Medikamente verabreicht, welche ein ungehemmtes Keimwachstum in den Pseudo-Zahnfleischtaschen fördern. Intensivierte mundhygienische Maßnahmen sowie adäquate antimikrobielle Therapie sind eine absolute Notwendigkeit zur Aufrechterhaltung einer weitgehenden oralen Gesundheit.
Hormonelle Gingivahyperplasie in der Schwangerschaft
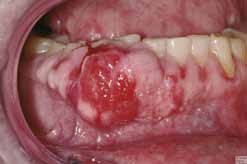
Eine Schwangerschaft ist keine Krankheit, dennoch kommt es im Körper der graviden Frau zu erheblichen Veränderungen. Die hormonelle Umstellung hat auch Auswirkungen auf die oralen Gewebe. Parallel mit der Blutkonzentration steigt der Hormonspiegel im Sulkusfluid. Gingiva und Schleimhäute exprimieren verstärkt Hormonrezeptoren. Progesteron beeinflusst die Synthese von Kollagen und von Bestandteilen der bindegewebigen Matrix. Zudem wird das Weichgewebe hormonell bedingt aufgelockert und ödematös. Die erhöhte Neigung zu gingivalen Entzündungen durch Selektion parodontal pathogener Bakterien fördert die Hyperplasie und die Ausbildung von Pseudo-Zahnfleischtaschen. In vereinzelten Fällen kann aus der Hyperplasie lokal eine Schwangerschaftsepulis entstehen. Sie imponiert als prominente gefäßreiche Vorwölbung mit oft oberflächlichen Erosionen. In den meisten Fällen muss hier nicht chirurgisch interveniert werden. Die Epulis bildet sich nach der Schwangerschaft und Normalisierung der Hormonlage meist von alleine zurück. Wichtig sind Plaquekontrolle und die Vermeidung von Entzündungsreizen.
Zusammenfassend kann gesagt werden, dass die Ursachenabklärung bei Gingivahyperplasien der entscheidende Faktor zum Erfolg einer Therapie ist. Wegen der Plaqueretention in den Pseudotaschen sollte in jedem Fall zusätzlich antiinfektiös behandelt werden. Erst wenn nicht invasive Maßnahmen keinen gewünschten Erfolg bringen, sind chirurgische Interventionen zu überlegen.
Ch. Eder, L. Schuder
DDr. Christa Eder
FA für Pathologie und
Mikrobiologin
eder.gasometer@chello.at
|