
Multiresistente Keime in der Mundhöhle Staphylokokken
|
Bakterien gehören zu den natürlichen Besiedlern der menschlichen Mundhöhle. Bereits kurz nach der Geburt beginnt die Kolonisation der oralen Gewebe, und sie erreicht nach dem Durchbruch der Milchzähne ein relativ stabiles ökologisches Gleichgewicht. Zu den häufigsten Keimen dieser Residentflora zählen die vergrünenden Streptokokken, wie S. mitis, S. sanguis und S. salivarius. Daneben finden sich grampositive Stäbchen und auch geringe Anteile gramnegativer Keime. Die meisten dieser Bakterien sind aerob, bei schlechter Mundhygiene und dem Entstehen von dickeren Zahnbelägen kommen dann fakultativ anaerobe und strikt anaerobe Spezies hinzu. Erst bei Störungen der Integrität der oralen Hart- und Weichgewebe und/oder einer Verschiebung des Gleichgewichts innerhalb der mikrobiellen Biozönose durch exo- und endogene Störfaktoren können sich bestimmte, vorwiegend fakultativ pathogene Keime überproportional vermehren und damit gingivale, mucosale und parodontale Entzündungen auslösen und vorantreiben. Die typischen Erreger oraler Entzündungen kommen aus dem anaeroben, gramnegativen Bereich. In geringen Mengen sind viele dieser Keime auch beim Gesunden nachweisbar, erst bei Überhandnehmen und Verdrängen der normalen Standortflora treten Probleme auf. Neben diesen hinlänglich bekannten Keimen treten allerdings bei fortgeschrittenen oralen Erkrankungen und oralen Weichteilinfektionen, ebenso wie bei endodontalen Läsionen, periapikaler Patrodontitis und Periimplantitis zusätzlich atypische Keime wie koagulasepositive und -negative Staphylokokken, Enterobacterien und Pseudomonas auf. Diese allerdings erweisen sich als häufig resistent gegen die gängigen, bei oralen Infektionen eingesetzten Antibiotika, was die Therapie erheblich erschwert. Eine gezielte Behandlung setzt hier eine vorangehende Resistenzprüfung voraus; das Angebot an wirksamen Antibiotika ist oft sehr eingeschränkt. Es stellt sich nun die Frage, welche Bedeutung diesen Keimen im Rahmen der Progression oraler Erkrankungen zukommt. Patienten mit eingeschränkter Immunkompetenz Hinzu kommt, dass die Mundhöhle in solchen Fällen ein Keimreservoir und eine Eintrittspforte für systemische Staphylokokkeninfekte darstellt. Über Schleimhautdefekte wie Ulzerationen kommt es zu Bakteriämien, die besonders bei immunsupprimierten Patienten fatale Folgen haben können. So stellen koagulasenegative Arten wie St. epidermidis und St. oralis eine große Gefahr für Kinder mit Leukämie und für knochenmarktransplantierte Patienten dar, eine Beteiligung von St. lugdenensis wird auch für Endokarditis beschrieben. Eine entsprechende gezielte antibiotische Abdeckung vor zahnärztlichen Eingriffen ist bei Risikopatienten deshalb unerlässlich.Häufig treten diese Keime gemeinsam mit weiteren, oft multiresistenten Bakterien wie Pseudomonas aeroginosa auf. Dieses gramnegative Stäbchen ist ein opportunistischer Erreger, der an oralen Weichteilinfektionen, apikalen Prozessen und oraler Osteomyelitis beteiligt sein kann. Wie die Staphylokokken kann der Keim die Zahnwurzel besiedeln. Nach Eröffnung von Dentinkanälchen, über undichte Füllungen oder über Frakturspalten wandert der Keim nach apikal und verursacht schwere Entzündungen. Pseudomonas verfügt über potente Virulenzfaktoren wie Exo- und Endotoxibbildung, Neuramidasen, Metalloproteinasen zur Zerstörung von Elastin und Kollagen und zeigt multiple Antibiotikaresistenzen gegen Betalactame und Carbapeneme. Wie auch St. aureus kann Pseudomonas Biofilme bilden und sich damit effektiv gegen antibakterielle Substanzen schützen. MRSA-Träger - Problempatienten in der Zahnarztpraxis Eine effektive Reduktion von koagulasepositiven Staphylokkken kann auch mit topischen Chlorhexidinanwendungen erzielt werden. Bei Wunden kommen Antiseptika wie Octenidin und PV-Jod zum Einsatz. Systemische Antibiotika, wie Clindamycin, Fluorchinolone oder Betalactamantibiotika sind kontraindiziert. Eine gezielte Behandlung bei Infektionen und mögliche Eradikation sollten in Zusammenarbeit mit dem Internisten bzw. Allgemeinmediziner erfolgen, da eine alleinige Anwendung von Mupirocin meist nicht ausreichend ist. Seit 2006 stehen Antibiotika wie Daptomycin und Tigecyclin zur Verfügung. Vor einem unkontrollierten Einsatz ist hier aber dringend abzuraten, da diese Substanzen nur in unbedingt notwendigen Fällen eingesetzt werden sollten. Strikte Hygienemaßnahmen verhindern die Weitergabe multiresistenter Keime Ch. Eder, L. Schuder |
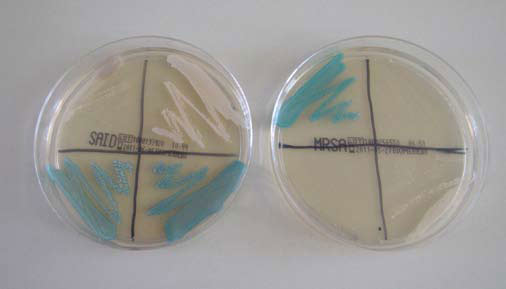
MRSA und Staphylococcus aureus auf chromogenem Agar
|