
Moderne Zahnmedizin Teil 2: Vor- und Nachteile in der Zahnarztpraxis
|
Lupe und Mikroskop sind Begriffe, die in vielen medizinischen Fachbereichen immer öfter vorkommen - so auch in der Zahnmedizin. Doch welchen Stellenwert sollen sie in unserer täglichen Praxis einnehmen? Grundlagenwissen Teil II: |
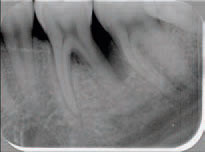
Abb. 1: Tiefe distale Tasche
|
|
Optimaler Arbeitsabstand? Quelle: Dent Implantol 7, 508-520 (2003) Ein Fall aus der Praxis von Prof. Dr. med. dent. Ulrich P. Saxer, Klinikleiter des Zahnmedizinischen Zentrums Zürich Nord, Spezialist für Parodontologie: Im ersten Röntgenbild (Abb. 1) - mit der tiefen distalen Tasche - sehen Sie einen primären Misserfolg mit der traditionellen Behandlung. Diesen Zahn haben wir danach mit dem Perio-Endoskop (Endoskop mit 40-facher Vergrößerung, das direkt in die parodontale Tasche eingeführt werden kann) behandelt. Das zweite Röntgenbild (Abb. 2) zeigt zwei Jahre nach der Perio-Endoskop-Behandlung den Erfolg. Die Taschen an dieser Stelle waren im Bereich von 12 mm und sind jetzt meist zwischen 4 und 5 mm.
|
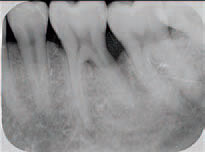
Abb. 2: Zwei Jahre danach.
|